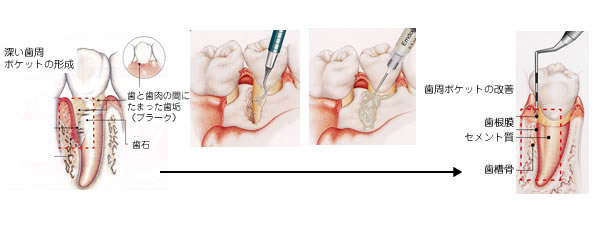
歯周病は感染症です
歯周病の発症は歯周病原菌の感染によって起こります。
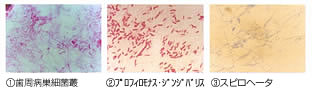
口腔内には300~400種類の細菌が存在していますが、
その中でとくに歯周病原菌となる特異な細菌は、
アクチノバチルス・アクチノマイセテムコミタンス
(A.A菌)、プロフィロモナス・ジンジバリス(P.G菌)、
プレボテーラ・インテルメディア(P.1菌)、
スピロヘータなどがあります。
これらの菌が、歯肉溝(歯と歯ぐきの境目)のなかで
異常増殖すると歯周ポケットが形成され、
付着部が歯面からはがれ、続いて歯肉がはれ、
歯槽骨の破壊を起こさせます。
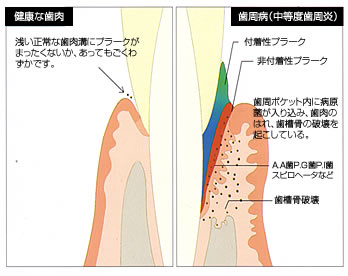
歯周病の細菌叢と感染。
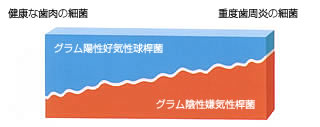
健康な歯肉溝では、細菌叢の75%が常在菌(グラム陽性好気性球桿菌)であり、
歯周病の病原性はありません。成人型歯周炎の歯周ポケットでは、
グラム陰性嫌気性桿菌が75%を占めています。
健康な歯肉溝と歯周病の歯周ポケットとの細菌叢には大きな違いがあります。
歯周病に罹患した歯周組織を健康な組織にするためには、嫌気性菌、グラム陰性菌、
スピロヘータの数を減らさなければなりません。
家族に感染する可能性。
歯周病は、細菌(A.A菌、P.G菌など)が外部から進入して
口腔内で増殖することによって感染し、発症します。
そのため、夫婦間・親子間で感染、伝染する可能性が
あることから、家族全体を対象として治療を行なう
必要性があります。
リスクファクター(危険因子)があると急激に進行。
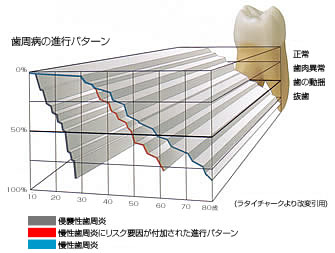
成人の歯周病は、30歳ぐらいから自覚症状もなく発症し、
適切な処置を行なわないかぎり加齢とともにゆっくり
進行します。
また、「喫煙」「糖尿病」「薬剤の服用」「よくない
歯の治療」などのリスクファクター(危険因子)が
重なった場合、特に、ダブル、トリプル、
マルチプルに重なるほど、急激に悪化します。
その他、10代の人にも見られる全身的な影響によると
考えられる早期発現型歯周炎があります。
あなたが歯周病におかされていた場合には、
どのパターンにあたるかを正確に診断することが
重要です。
4段階の進行度があります。
歯周病にかかっていないか、かかっているならどの程度まで進行しているのかによって
「治療・予防プログラム」は異なってきます。
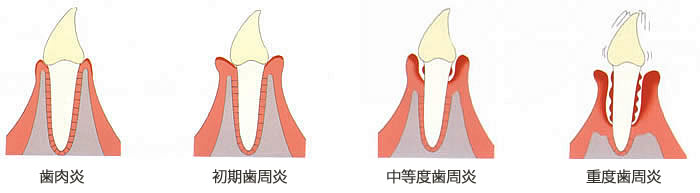
そのための理解を深めていただくために、歯肉が「正常」なケース、
そして歯周病の進行度(付着の喪失の程度)によって
「歯肉炎」、「初期歯周炎」、「中等度歯周炎」、「重度歯周炎」の
典型的な症例をご覧ください。
この分類は、今後の治療方法、期間、メインテナンスの方法などを
決めていくうえで、大変重要なポイントとなります。
リスクファクターを減らしましょう。
歯周病は、細菌感染による炎症性疾患です。
歯周病を急速に増悪させる因子として、局所的因子と全身的因字があります。
たとえば、歯周病にかかった人が糖尿病にもかかり、ヘビースモーカーで、
さらに歯ぎしりもするといった場合、危険因子がトリプルに複合しているために、
歯周病は急速に悪化してしまいます。
歯周病の治療を進めるためには、危険因子の要因を減らさなければ治療しても再発を繰り返すことになります。
歯周病における危険因子
| 局 所 的 因 子 | 歯の形態 歯根の近接 歯列不正 異常咬合や異常習癖 いわゆる歯科医原性の治療 |
・分岐部の位置 ・隣接面 ・特異な解剖学的歯根形態 (上顎側切歯や上顎第一小臼歯) ・たとえば上顎第一大臼歯の遠心頬側根と第二大臼歯の近心頬側根 ・叢生など ・歯ぎしりやくいしばりなど |
|---|---|---|
| 全 身 的 因 子 | 遺伝的要因 内科的疾患 薬剤の副作用 精神的ストレス ホルモンの分泌異常 喫煙、多量の飲酒 食生活の影響 |
・糖尿病 ・膠原病 ・リウマチなど ・抗てんかん薬 ・免疫抑制剤 ・狭心症の予防薬 ・思春期のホルモンの変化 ・妊娠によるホルモンの変化 ・更年期障害 ・閉経期後の骨粗鬆症 |
喫煙者は、歯周病にかかりやすい。
歯周病を増悪させる危険因子として、喫煙したタバコの総蓄積本数が重要視されます。
多ければ多いほど、危険は増大します。喫煙が歯周組織にあたえる悪影響のおもな作用は、
①ニコチンの血管収縮作用
(歯肉への血液の流れが悪くなり酸素や栄養が欠乏したり、老廃物の除去がうまくいかなくなる。)
②歯肉の線維化
(歯肉が線維化し、出血など歯周病の定型的な症状が出にくく、手遅れになりやすい。)
③白血球の機能の抑制 (細菌と闘う白血球の機能が50%も減少する。)
④歯肉の修復機能に対する悪影響
(歯周病の治療に必要な線維芽細胞の働きを抑えます。結果、治癒に対する反応が悪くなります。)
☆禁煙をすれば危険度は減少し、1~4年で改善していきます。
たとえ禁煙に失敗しても、あきらめずにトライしてください。
蓄積本数は少ないほうが相対的に歯周病が悪化しにくくなるからです。

歯の寿命は女性のほうが短い。
女性の口腔健康状態は、生涯のさまざまなステージに応じて変化します。
たとえば、思春期、更年期などの身体の成長、老化に伴う変化の時期や月経、
妊娠期間などは身体だけでなく、口の中の状態も変化するのです。
それは、プロゲステロンやエストロゲンという女性ホルモンの分泌量の変化が
口腔内の血液循環やプラーク中の細菌などを敏感に反応させるからです。
特に、妊娠期間は赤ちゃんへの影響も考えて、診査、診断と予防指導をぜひ受けてください。

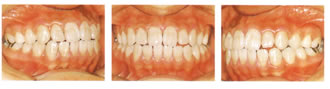
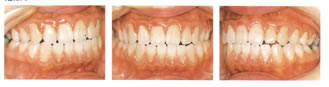
妊娠と歯周病
プロゲステロンやエストロゲンが、細菌の一種
プレボテーラ・インテルメディアの発育を促進させ、
出血を起こしやすくします。
| 妊娠前 | 妊娠中 | |
 |
 |
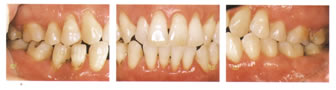
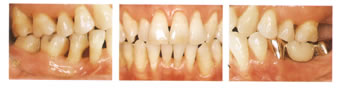
更年期と歯周病
更年期をむかえた時、更年期症状の一分症としてホルモンのバランスがくずれ、
歯周組織が変化し、その結果歯周病罹患者は症状が増悪することがあります。
| 更年期 | 更年期後 | |
 |
 |
4つの原則。
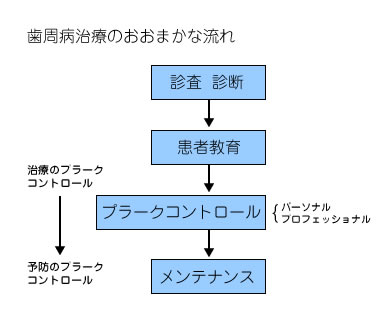
詳細な治療方法については、あなたの口腔内の
診査、診断により、具体的なプログラムを作成し、
お知らせいたします。
ここでは、歯周病治療のおおまかな流れと
どんな治療でも、これだけは知っておいていただきたい4つの原則をあげることにします。
(1) 大部分の口腔疾患は細菌が原因の感染症です。
(2) 慢性疾患であり、コントロールはできるが
完全な治癒はむずかしい。
(3) 歯周ポケットから歯石、プラークを完全に除去
することは、組織・細菌学的には不可能である。
(4)歯周病治療後のポケットは、メインテナンスを
しなければ、再び感染する。
ブラッシング、フロッシング(パーソナル・プラークコントロール)について
治療をするうえで、まず、口腔内の異常に増殖した細菌を減少、抑制することが必要です。
そのために、患者さんご自身によるプラークコントロール、
特にブラッシングをかならずつづけてください。
ブラッシングの方法は、詳しくご指導いたしますが、重要な点は
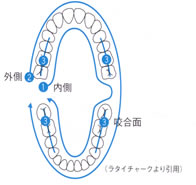 *毛先を歯面に斜め~直角に当て、細かな振動で歯の内側、外側の3面と、
*毛先を歯面に斜め~直角に当て、細かな振動で歯の内側、外側の3面と、
咬合面を磨く。
*口腔内を一筆磨きの要領で、一周しながら、すべての歯を磨く。
*以上の方法を1クール(5分を目安)として、口腔衛生度に応じて、
クール数を決めてまいります。
*歯ブラシの毛先がとどきにくい、歯と歯の間のプラークを取り除く時は
デンタルフロスを使用します。
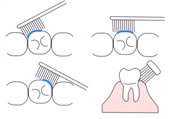
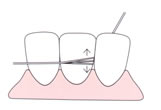
(プロフェッショナル・プラークコントロール)について。
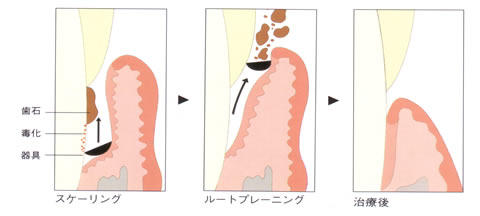
専門家によるプラークコントロールとして、スケーリング、ルートプレーニング、歯周外科を行います。
スケーリングとは、歯の表面から
プラークや歯石を除去すること
であり、ルートプレーニングは、
歯根面に浸透した菌体外毒素を
セメント質、象牙質表層から除去し、清潔で、硬く、滑沢な表面を
つくることです。
ともに、治癒を得られやすい環境をつくることを目的としています。
また、必要があれば、局所持続性抗生物質のペリオクリン投与や歯周外科の処置をとる場合もあります。
メインテナンスの目的。
メインテナンスは、治療によって得られた口腔内の健康な状態を持続させ、
再発を防止することを目的としています。
具体的には、歯周ポケット内の歯周病原菌であるグラム陰性菌群は、
処置した後12~16週で、もとの細菌叢に戻る傾向があります。
そこで、細菌の量が悪影響を起こしだす前に、プロフェッショナルプラークコントロールを行って、
歯周病の再発を予防するために、その人の歯周環境に応じた、
今後のメインテナンス・プログラムを決定します。
リコール(次回来院日)を必ず守りましょう。
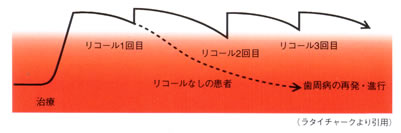
メインテナンス・プログラムにそってリコールが指定されます。この間隔は、基本的に3ヵ月
とされていますが、再評価やパーソナルプラークコントロールの程度によって、短くなったり、徐々に延ばされたりします。
リコールは必ず守ってください。
もし、リコールでのメインテナンスを定期的に行わないと、確実に歯周病は進行したり、再発してしまいます。
成人のう蝕について
う蝕は、プラーク中の細菌(ミュータンス菌、ラクトバチラス菌など)の感染によって起こります。
細菌は、飲食したり食べ物から栄養を取り、酸を作ります。
この酸によって歯が溶かされてしまった状態がう蝕です。
人間のからだには、この酸と闘おうとする抵抗力があり、人によって程度の差はありますが、
唾液や歯の質などがその力です。
しかし、酸にさらされる回数が多かったり、時間が長かったりすれば、酸との闘いに破れ、
う蝕になってしまいます。つまり、細菌とからだの抵抗力の闘いともいえるのです。
歯頚部う蝕が起きやすい。
歯周病やブラッシングの過剰な圧力のかけすぎなどにより、歯肉の退縮が起きると象牙質が露出してしまい、
冷たいものやブラッシングでしみたりすること(知覚過敏症)が起こります。
また、象牙質は、エナメル質よりも酸におかされやすいため、う蝕になりやすいのです。
歯頚部う蝕のリスク。
①食事回数の多い人
②「のど飴」などのアメを常用している人
③唾液分泌量の極端に少ない人
(a)腺分泌抑制剤の投与を受けている人
(b)放射線治療の結果、唾液腺に障害を生じた人
(c)手術により唾液腺を摘出した人
(d)その他、唾液の分泌の低下を伴う疾病の人
(たとえばシューグレン症候群など)
④歯周治療後のプラークコントロールが不良の人
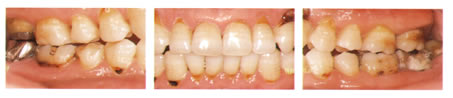
歯根露出におけるう蝕(歯頚部う蝕)の発症において留意しなければならないことは、
エナメル質う蝕と異なり、弱い酸でも脱灰が生じる点です。
エナメル質の脱灰はpH5.5以下で生じるといわれていますが、根露出部の象牙質においては、
pH6.2程度であるといわれています。
この酸の強さを単純な数値になおすと、約5倍程度の酸の強さがあると考えられ、
歯根露出部がいかに弱い酸で脱灰されるかが理解できるでしょう。
ミュータンス菌とラクトバチラス菌。

う蝕を引き起こす病原性がもっとも強い細菌は、縁上(歯肉より上の部分)
プラーク中に多く存在するミュータンス菌(Mutans streptococci)です。
この菌は、歯面に対して強い付着能を持っているため、
やがてコロニーをつくり、低いpH環境の中でも生存し、酸を産生します。
脱灰の初期に重要な役割りをはたすと考えられています。
もうひとつの強い病原性をもつラクトバチラス菌は、
付着能をもっていませんが、定着できる「すみか」があると増殖を起こし、
しばしばう蝕の深部にみられることから、脱灰の後期に重要な役割りを
はたすと考えられています。
ラクトバチラス菌は、口腔環境が不良であれぱあるほど増殖するところから、
その量を知ることで口腔環境や食習慣を客観的に評価できるといえます。
唾液の働き。
人間のもっているう蝕に対する抵抗力のうちでもっとも大きな力は唾液です。
唾液の作用には、次のことがあります。
- ①洗浄作用
- 唾液は歯面や口腔内を洗浄します。
- ②殺菌・抗菌作用
- 唾液中の免疫抗体、リゾチーム、ペルオキシダーゼ、ラクトフェリンなどに抗菌作用があり、
プラークの形成・発育を抑制します。 - ③緩衝作用
- 口腔内の酸、アルカリを中和します。
- ④抗脱灰作用
- pHを高めて、歯の溶解を低下させ、また、エナメル質、象牙質の再石灰化を促進させます。
唾液はこのような優れた働きをしていますので、分泌量が多いほど、う蝕の予防効果は高くなります。
歯質について。
その人の歯質も、抵抗力のひとつです。
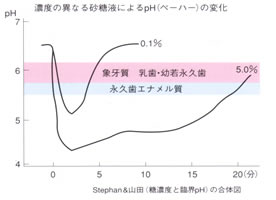
一般的に、エナメル質の脱灰が起こる臨界pHは、5.5~5.7ですが、象牙質、セメント質、
幼若永久歯、乳歯の場合、pH5.7~6.2程度とされています。
歯質によって臨界pHが若干異なる場合があるのです。
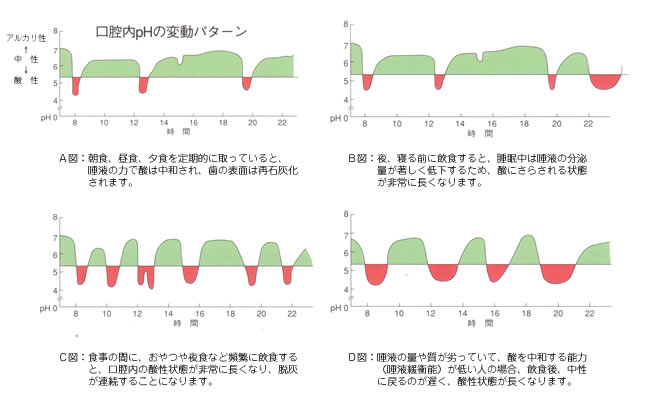
食事とpH(ペーハー)の関係。
食事をとるたびに、口腔内は数分で酸性になり(pHが低くなる)、歯の表面の成分
(カルシウム・リン)が溶かされはじめます(脱灰)。
40分ぐらい時間がたつと、pHは高くなり、溶かされた歯の成分はもとにもどされます(再石灰化)。
フッ素の効果。
フッ素はう蝕予防に、次の4つの働きをします。
①再石灰化の促進作用。
②再石灰化の際にフルオロアパタイトを生成し、より耐酸性の高い歯質とする。
③酸の産生を抑制する。
④抗菌作用がある。
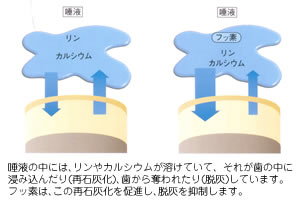 歯と唾液とプラークの間では、常にカルシウムとリンの交換、
歯と唾液とプラークの間では、常にカルシウムとリンの交換、
つまり脱灰と再石灰化がおこなわれています。
この時、酸性状態 (phが低い)が続くと、脱灰が進行し、
やがて初期う蝕になってしまいます。
しかし、フッ素は再石灰化を促進し、エナメル質の表面に
フルオロアパタイトを生成してより耐酸性の高いエナメル質を
形成します。
また、プラーク中の細菌の酵素を阻害する働きがあるため、
酸の産生も抑制します。
バイオフィルム感染症
口の中には何百種類もの細菌が棲みついていますが、歯の表面は皮膚や粘膜のような新陳代謝がないため、
細菌が特殊な成長をします。いったん細菌が繁殖してくると、それが固まりになり表面が
フィルム状にカバーされた状態になります。
これはバイオフィルムと呼ばれ、最近注目をあつめています。
う蝕と歯周病は、バイオフィルムによって生ずる感染症です。
バイオフィルム感染症は、ほかの感染症と違い、病気の発症にいくつかの要因(リスク因子)が関係したり、
あるいは薬がほとんど効かないという特徴があります。
体の中に差し込まれるカテーテル(プラスチックの管)などでも同じ問題が起こります。
歯科でデンタルプラーク=歯垢(しこう)と呼んできたものは実はバイオフィルムだったのです。
台所の三角コーナーや風呂場の排水溝の内側に層になっているヌルヌルしたしつこい汚れ、
あれもバイオフィルムです。細菌がネバネバの多糖体をつくって固体の表面につき
大きく成長しているのですが表面はフィルムでカバーされ簡単にとれません。
タワシでこすれば取れますが、タワシの当たらない窪みや隅っこからネバネバの汚れを取り除くのは
容易ではありません。
バイオフィルムは細菌たちがつくる大きな都市です。
さまざまな種類の細菌たちがぎっしりと集団生活をしています。
そのバリアの中に栄養を取り込んだり、老廃物を排出したり、細菌同士の情報網まで
発達していることもわかってきました。
ただの細菌の塊ではなく、とても複雑で安定した集団です。一筋縄ではいきません。

バイオフィルムは、複雑に強固に、まるで一個の生物のように成長します。
バイオフィルムは万病のもと
バイオフィルムをつくっている細菌は、むし歯菌や歯周病菌だけでなく、
日和見病原体(からだの抵抗力が落ちたときに病気を引き起こす)や、
さまざまな細菌やカビなどからなっています。
これらの病原体は、むし歯や歯ぐきの炎症を起こしている部分から直接、体内へと侵入し、
血液にのって全身へと運ばれて循環器系に感染を起こすもととなります。
また唾液を介して呼吸器系や消化器系の感染を起こすもととなります。
最近の研究により動脈硬化、脳卒中、妊婦の低体重児早産、Ⅱ型糖尿病、誤嚥性肺炎など、
歯科と全身疾患との関係が注目されています。
定期的管理―バイオフィルムの破壊と除去(PMTC)
ほとんどの人の場合、健康な日常の生活習慣(禁煙・規則的な食事・歯ブラシやフロスでの歯の清掃)
の維持で、毒性の高いバイオフィルムの成長はある程度防げます。
これを担当するのは自分自身です。しかし強力についている所、歯の小さな窪みなど、
取りきれない部分や見えない部分は、専門家の担当です。
定期的な専門家の清掃(PMTC)によってバイオフィルムを破壊除去します。
歯科で定期管理が特別な意味を持っているのはこのような理由からなのです。
悪い所もないのに定期的に歯科医院に通う必要はないと思いがちですが、
しかしこのバイオフィルム感染症は、このような定期管理に勝る対策はありません。
自分の体のリスクを理解し定期管理を受ければリスクの高い人でも合理的に病気を
コントロールすることができるのです。
歯周組織再生療法
比較的軽い歯周病であれば、歯や歯の周りを清潔に保つ治療
(プラークコントロール、スケーリング・ルートプレーニングなど)を続けることで治すことができます。
しかし炎症が歯肉の奥まで進行し、歯周組織の破壊が部分的にひどくなっている場合には、
歯周組織を回復させるための手術(歯周外科手術)が必要となる場合があります。
しかし今までは手術をしても、一度破壊されてしまった歯周組織は、元の状態に再建(再生)
するのはほぼ不可能でした。
ところが、最近では歯周治療の研究の発展により、待望であった失われてしまった歯周組織を
再生させる治療法が開発されるようになりました。
この治療の方法は「エムドゲインゲル」という歯周組織再生誘導材料を使用した最新の歯周外科手術です。
この「エムドゲインゲル」の主成分(エナメルマトリックスデリバティブ)は、子供の頃、
歯が生えてくる時に重要な働きをするたんぱく質の一種です。
破壊された歯周組織を、かなり回復させる可能性があります。
しかしすべての症例に適応できるわけではありません。
またプラークコントロール不足の場合も同様です。
この歯周組織再生療法は歯周治療において画期的な治療法ですが、手術前の充分な歯周基本治療と手術後の
定期的なメインテナンスや的確なプラークコントロールが成功の鍵となります。